ケーススタディから考える診療報酬
第20回
改定を追い風にしたい
リハビリ部門の取り組み
この原稿の締切に追われている最中、2024年1月26日に診療報酬改定の「個別改定項目について」(いわゆる『短冊』。制度の新旧比較はできるが点数などは不明)が示されました。そのボリュームはなんと741ページ。2022年度改定が500ページを超えていて驚いた記憶がありましたが、それをはるかに超える枚数に辟易されている方もおられるのではないでしょうか。看護部や薬剤部など部門ごとに検討する必要のある事項が多いため、各部門が自走できる組織づくりがより重要になりそうです。今回は、そんな自走し始めたリハビリ部門の取り組みを紹介します。
ケース:現場で何が起こっているの!?
*今回とりあげたテーマについて、実際に現場で起こっている問題を提起します
(特定を避けるため実際のケースを加工しています)
関東にあるケアミックス病院(急性期・地域包括ケア・回復期ケア病棟を有する)のリハビリ部門のお話です。
この病院では、セラピスト1人当たり1日に実施する単位数の目標値を18単位として取り組んでいます。取り組み開始から2年間は「なぜ目標とする18単位が達成できないか」という理由を探すことに専念していた管理職でしたが、やむを得ない管理職の交代と若手職員の台頭により、徐々にセラピストの意識が変わってきたことで遂に目標達成が可能な組織に変化することができたのでした。
そして2024年度改定を目前にしたある日、回復期リハビリテーション病棟に関する議論が行われた中医協の資料で「1日当たり6単位を超えて実施しても明らかなADLの改善が認められなかった運動器リハビリテーションについて、 単位ではなく1日6単位を上限としてはどうか(後に短冊で改定されることが決定)」という意見が出てきました。
この情報はすぐに経営会議で話題にのぼり、会議に参加していたリハビリ部門の管理職Aさんは「多くはないはずだが、間違いなく6単位を超えて実施している患者はいる」と戸惑った言葉を漏らしたのでした。
翌月の経営会議に参加した筆者は、リハビリ部門の管理職のAさんに呼び止められました。
Aさん「今年は目標単位数をクリアできるように、そして何より、ケアの質向上のために1日当たりのリハビリ介入件数を多くする取り組みを始めたことで、運動器リハを7単位以上実施する患者数が増えていた矢先でのニュースに驚いて、実態を調査してみました」
Aさんが手にしていた資料は、回リハ病棟で主に実施されている運動器リハと脳血管リハの1日当たり実施単位数別の患者数実績です(表)。
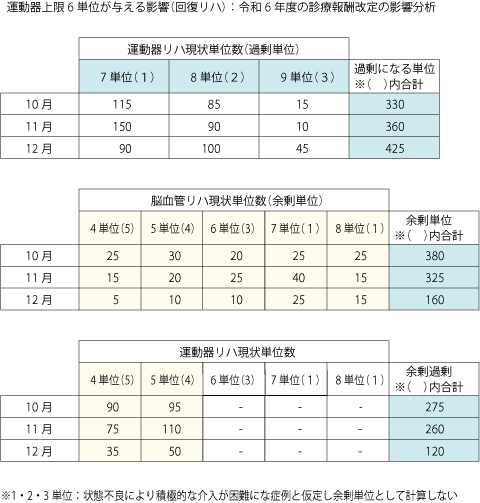
Aさん「直近で7単位以上実施した過剰となる単位数の合計は、ひと月当たり350単位以上あることがわかりました。そこで、脳血管リハで4単位から8単位行っているものと、運動器で4・5単位行っているものはさらにリハビリを実施できる余剰があると仮定した場合の件数を調べました。
その結果、計算上は、現状のセラピストの人数と実績で過剰となる単位数を賄えることがわかりました。検査などのタイミングで計算どおりに進まない部分があると思いますが、食事や入浴、トイレ、更衣などADLにさらに介入することは可能だと思います。
また、実施単位数は減るかもしれませんが、過剰分に回していた労力を退院前訪問指導などの退院支援の質向上への取り組みの充実に振り向けることができそうです。この考え方で合っていますか」
筆者は、改善前にあったリハビリ部門の消極的な発言を思い出しながら、改善に向けた提案を考えるAさんの発言に感動するばかりなのでした。
こちらのケースについて、どのような感想を持たれたでしょうか。
改定の影響により制限が加わることについて、他の病院では「困ったね」という発言にとどまったり、収入に与えるマイナス金額を計算し具体的な提案のないまま「大変だ、もっと売上を上げよ」と声を上げたりするなど、ネガティブな情報と危機感を共有して話し合いが終わってしまうことも少なくありません。
そうしたなかで、今回紹介したような「ではどうしたらいいか」ということを考えられる組織は、変化に対応する強い力を感じます。
なぜこのような思考ができたのかAさんにうかがうと、
「実施単位数を目標値として設定しいろいろな視点から単位数を管理するようになったことで、現状がよくわかるようになったこと。現状がわかるとどうしたらいいかもわかります。そして、具体的な改定に関する情報を与えられたこと。何より、リハビリ部門として単位数が伸びてきたことで、病院収入に大きな影響を与えられているという自信ができていたことで、前向きに意識が変わってきたと思います」
と笑顔で答えてくださいました。
自院のなかで自走できる部門をつくり上げていくためには、いたずらに放置することは得策ではありません。組織としてめざしたい目標値を共有し、目標値に達していないことを叱責するのではなく、現状を正しく認識させ、改善を後押しするために必要な情報を与えることで考える癖をつけることが重要です。
皆様もこうしたケースを参考に、自走する部門づくりに挑戦されてはいかがでしょうか。(『最新医療経営PHASE3』2024年3月号)
結論
改定内容に一喜一憂せず
医療と経営の質向上を図る別の方法を考えよう!
株式会社メディフローラ代表取締役
うえむら・ひさこ●東京医科歯科大学にて看護師・保健師免許を取得後、総合病院での勤務の傍ら、慶應義塾大学大学院にて人事組織論を研究。大学院在籍中に組織文化へ働きかける研修を開発。2010年には心理相談員の免許を取得。医療系コンサルティングを経て13年、フリーランスとなり独立

