ケーススタディから考える診療報酬
第13回
看護必要度の
2022年度改定の影響とは
6月8日開催の入院・外来医療等の調査評価分科会にて、2022年度診療報酬改定の影響が示されました。コロナ禍での改定でしたが、25年を目途とした地域包括ケアシステム構築に向けて医療機関の機能分化やあり方が問われる内容で、各医療機関は対応に追われました。今回は、今次改定で心電図モニターの評価がなくなった重症度、医療・看護必要度について、「急性期一般入院料1」の維持が議論となったケースを紹介します。
ケース:看護必要度は看護部が何とかして!
*今回とりあげたテーマについて、実際に現場で起こっている問題を提起します(特定を避けるため実際のケースを加工しています)
日本の真ん中にある200床以上を有するケアミックス病院(急性期病棟3つと療養病棟1つ)のお話です。この病院の急性期病棟の入院料は「1」。患者層は内科系の高齢者が多く在院日数が長いため、看護部長にとって該当患者割合の基準クリアが悩みの種。2022年度の改正で「心電図モニターの削除」の議論が持ち上がったので改定を念頭に入れたシミュレーションを行うと、基準がギリギリ、クリアできない状態でした。
院長や事務長からは「入院料1の維持が必須」とだけ責め立てられて協力が得られず、加えて、終わらない新型コロナの対応に思考がパンク状態でした。改定内容が明らかになると「点滴ライン同時3本以上の管理」が「注射薬剤3種類以上」となったことで多少救われ、経過措置もあるため、「今回もギリギリ大丈夫だろう」とひとまず胸をなでおろしたのでした。
ところが、コロナ禍が落ち着くと患者数が急減。看護部長に相談はなく、院長や事務長が「病床稼働率が下がると大変」と、在院日数を延ばすことを院内に伝達したのでした。現場は混乱です。医師らは「院長が言うなら従うしかない」と積極的な退院支援は行わなくなり、退院が滞ってしまいました。結果、該当患者割合は基準を大きく下回り、28%以上のはずが25%に。院長、事務長からは「何とか在院日数を伸ばしても耐えられるようにしてくれ」と。この状況で、筆者に看護部長から相談が届きました。
筆者 急性期病棟が3つありますが、データから考えるに1つを回復期病棟(地域包括ケア病棟)に転換することで全体の収益性も増し、入退院支援も行いやすくなると思いますが、検討されたことはありますか。
看護部長 そうですよね……。回復期病棟への転換について院長と事務長に提案したことがあるのですが「うちは急性期だから」と一蹴されました。実は20年度の改定でも重症度割合の基準がギリギリだったのですが、コロナ経過措置でなかったことに。こうして今まで騙し騙し基準をクリアしてきましたが、もう限界だと思うのです。だけど、何を言っても経営層に響かなくて。看護師の負担軽減のため看護必要度IIを選択しましたが心理的な負担はまだまだ拭えず、将来が不安でしかたがありません。
こちらのケース、どのような感想を持たれたでしょうか。なりたい姿をめざすのではなく、地域や医療のニーズにより形態を変えていくことが求められるのが、公共性の高い医療施設のあるべき姿と考えます。
図は、6月8日の中医協で示された改定の影響です。200床以上、かつ急性期一般入院料1の病院で必要度IIは29%から28%と1%基準が低下しましたが、実際にはA項目の「注射3種類以上」への変更でややプラスの面はあっても「心電図モニター」が削除されたマイナスの影響は大きく、入院料1では必要度の評価で約4%低下しました。改定以上に実際にはマイナスの影響を受けているので、該当患者割合基準をギリギリで運用してきた病院は対応に追われていると思います。
ただ、今回のケースのように、コロナ禍の経過措置等である意味「救われた」病院は危機感が乏しいところもあるようです。今をどう乗り切るかではなく、近い将来訪れる可能性の高い該当患者割合の基準がクリアできないリスクを、病院全体でどう対応していくのかを考えなければなりません。
図 該当患者割合の推移
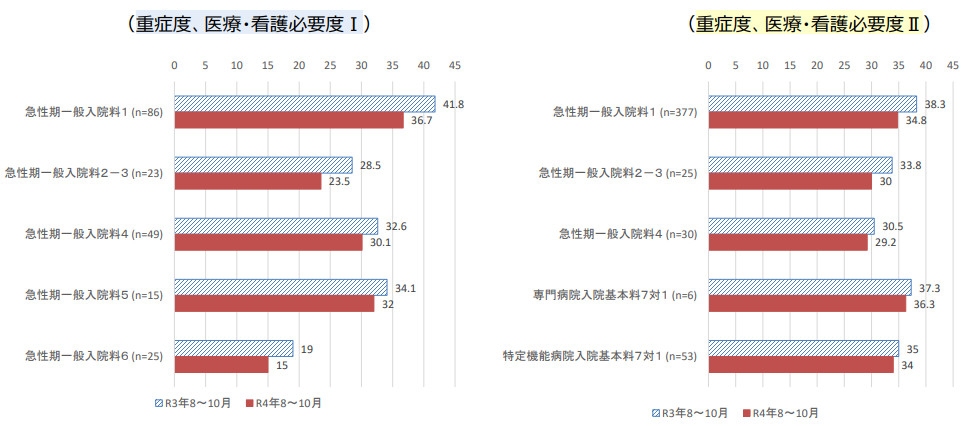
出典:2023年6月8日「令和5年度第2回入院・外来医療等の調査・評価分科会」資料より
https://www.mhlw.go.jp/content/12404000/001110769.pdf
看護必要度における該当患者割合を満たすうえでは、「適切在院日数」と「処置・手術等の急性期医療を必要とする状態の患者割合」のどちらも必要な要素です。つまり、看護部門だけで解決できる問題ではないということです。看護必要度のように、施設基準の多くは特定の部署の責任で基準を満たすのではなく病院全体で取り組むことで満たすものが増えています。
長すぎたコロナ禍であらゆる基準を見直していない医療機関もあるとうかがっていますので、ぜひ、確認していただきたいと思います。(『最新医療経営PHASE3』2023年8月号)
結論
環境が変われば戦略も変わる
どこかの責任ではなく病院全体で議論すべし
株式会社メディフローラ代表取締役
うえむら・ひさこ●東京医科歯科大学にて看護師・保健師免許を取得後、総合病院での勤務の傍ら、慶應義塾大学大学院にて人事組織論を研究。大学院在籍中に組織文化へ働きかける研修を開発。2010年には心理相談員の免許を取得。医療系コンサルティングを経て13年、フリーランスとなり独立

