経営トップが知っておきたい病棟マネジメントと診療報酬
第16回
医療の質に影響与える管理栄養士
次回改定以降に備え人材確保も検討
8月6日、中央社会保険医療協議会(中医協)では個別課題として入院治療における栄養管理に関する資料が示されました。2021年度介護報酬改定でも栄養管理に関する評価が高まっており、この流れは診療報酬にも影響を与えるものと考えます。アフターコロナを考慮し、医療スタッフの人材確保と教育の計画立案の一助となれば幸いです。
管理栄養士の配置とADL改善率に相関性
2020年度診療報酬改定で回復期リハビリテーション病棟(以下、回リハ)における管理栄養士の配置に関する見直しがあり、入院料1は専任常勤配置、それ以外は配置が望ましいという要件になりました。この改定が与えた影響について、8月6日の中医協入院医療分科会で「管理栄養士が病棟に配置されている場合、配置されていない病棟と比較してADL改善率が良好である」という資料が示されました。21年度介護報酬改定でも栄養管理の評価が高まりましたが、診療報酬上でも、退院後の生活を踏まえた入院医療における栄養管理の重要度が増していると言えます。
かつて、入院医療における栄養管理の優先順位は決して高くはありませんでした。病院における管理栄養士の数が多くないこと、そして、特に急性期治療においては「病気を治す」ことが主であり、栄養管理は回復期の段階で検討するという意識が強かったことが要因と考えます。しかし、昨今では急性期でも退院後の生活を考えた治療を行うことが求められており、結果として、退院後のADL維持向上に関係する、急性期からの栄養管理が見直されているという背景があります。
誤嚥性肺炎の患者への対応も同様です。入院した患者に対して長期にわたり絶食期間を設けることがスタンダードだった時代から、可能な限り絶食期間を短くして、早期に経口摂取に向けたケアを行う時代に変化しています。
それでも、介護関連施設から病院に転職したある管理栄養士さんから「病院ではあまり栄養管理について重要視されていないのですね」とカルチャーショックを受けたという声も耳にしました。皆さんの病院における栄養管理の文化は、いかがでしょうか。
周術期の栄養管理に言及 全麻後の食事開始を問う
この日の分科会の資料には、周術期の栄養管理に関する資料も示されました。全身麻酔の手術実施患者が、絶食等から経口摂取、経管栄養等を開始するまでの日数の疾患別の患者割合が分析され、疾患による傾向はあるものの、多くの場合、手術翌日から開始されていることが示されました(図1)。
この資料を受けて、私がご支援している複数病院のデータを分析したところ、実際に手術翌日に食事を開始している病院が多かったのですが、一部の病院で、消化器の手術については術後3日後からの開始に統一されているというケースが確認できました。その病院の関係者からお話をうかがうと、パスで絶食と食事開始日が決められており、かつ、長い間パスを見直していなかったということが判明しました。その後、すぐにパスは見直されました。皆さまの病院ではいかがでしょうか。もちろん術式による違いもあると思われますので、実際のデータとパスを見比べ、改善が必要かどうかご検討いただきたいと思います。
図1 全身麻酔の手術後、絶食から栄養摂取を開始するまでの日数
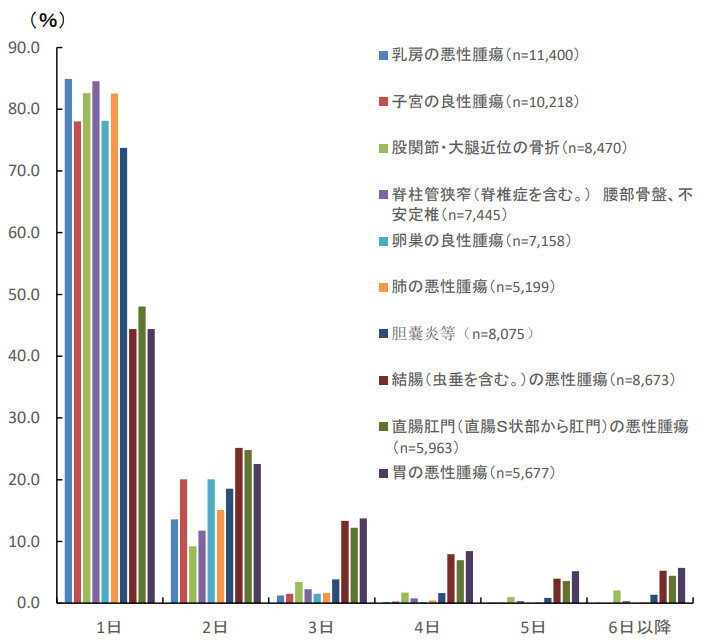
出典:中央社会保険医療協議会入院医療等の調査・評価分析科会資料(8月6日)
栄養管理に管理栄養士の配置は必須
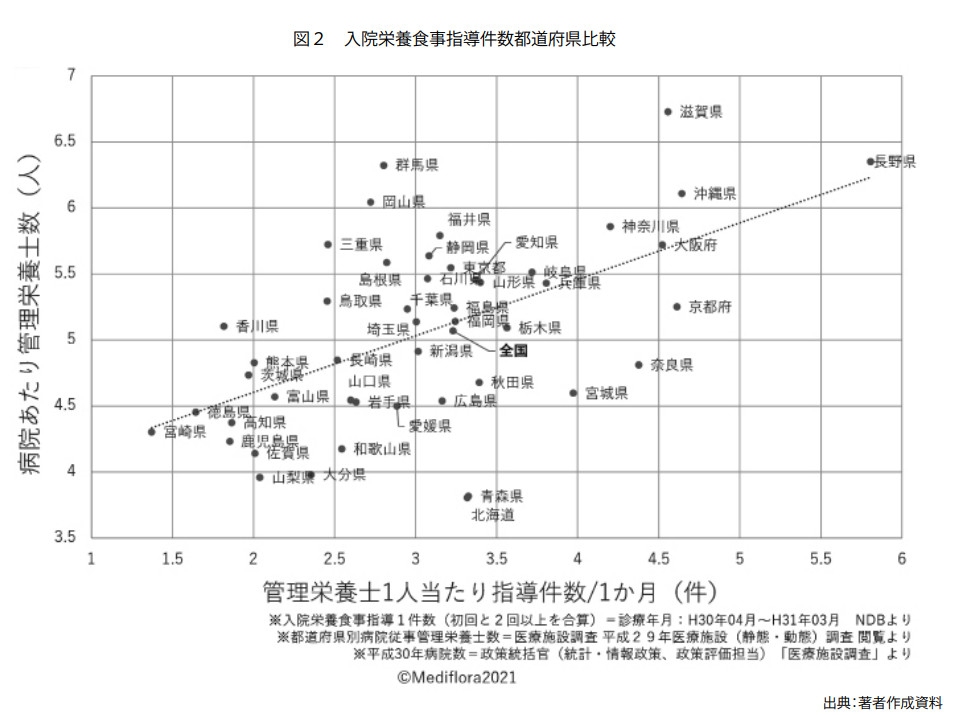
図2は、最新NDB公開データ(19年度)を用いて作成した入院栄養食事指導件数について、管理栄養士1人当たりの指導件数と病院当たりの管理栄養士数との関係性を示したものです。都道府県により病院当たりの管理栄養士の配置数に違いがあること、そして、配置人数が多い都道府県のほうが指導件数が多いことが読み取れます。
ちなみに、男性は1990年、女性は2010年に長寿の県全国1位に輝いてから長年その座を譲っていない長野県は、病院当たりの栄養士配置数も多く、栄養指導件数も非常に多いことがうかがえます。
当然ながら、栄養指導の件数は管理栄養士の数に大きく影響されます。個別栄養指導(入院栄養食事指導料)は初回260点、2回目以降200点であり、入院中2算定することができます。
確かに、管理栄養士1人が実施できる算定件数を考えると、栄養指導だけで管理栄養士の人件費を賄うことは非常に困難です。しかし、管理栄養士が医療の質を支えている大切な職種であることは言うまでもありません。
栄養指導のみならず、前述の回復期リハへの配置や栄養サポートチーム加算、摂食機能療法の加算である摂食嚥下支援加算等のチームの施設基準要員であることからも、病院経営に与える影響は決して小さくありません。さらに、栄養管理が良好であることは入退院支援の適正化や認知症における身体拘束率の低下につながり、ひいては、地域内での病院の評価に直結します。
病院という組織が労働集約型であること、そして専門職の集まりであること、さらに、次回以降の診療報酬改定に向けて栄養管理が見直されている現状を踏まえて、中長期的な管理栄養士の人材確保と育成を検討されてはいかがでしょうか。
まとめ
- 入院医療における栄養士配置とADL改善率が示され、栄養管理は急性期・回復期医療においても重要であることが明らかに
- 周術期栄養管理について実際のデータと運用されているパスを見直そう
- 管理栄養士は病院で人数が少ない職種のひとつ、今後、重要視されると考えられる職種であるため人材確保と育成は計画的に。また、カンファレンスの参加方法や指導対象患者の効率的な選定など、管理栄養士が活躍しやすい環境づくりを
コラム 現場で何が起こっているの!?
ここでは、今回とりあげたテーマについて実際に現場で起こっている問題を提起します(特定を避けるため、実際のケースを加工しています)。
ケース:誰のための栄養管理か考えた
HCUを有する中規模のケアミックス病院のお話です。この病院では栄養管理について医師と看護師、言語聴覚士(ST)、そして栄養士それぞれが課題を感じていました。私がヒアリングした際の意見をまとめてみると、次のようになります。
医師「栄養状態が悪くて経口摂取してくれないなら点滴で補うしかない。点滴するからルートを自己抜去されないように抑制するのは看護師の役目。患者の状態が良くならないと医師の責任になってしまう」
看護師「医師はすぐ点滴等、医療的処置によって栄養を補おうとする。いったん経口摂取ができなくなった患者に関しても、経口摂取再開について検討されたことはほとんどない。経口摂取できる患者もいるはずなのに医師は取り合ってくれないため、私たちは指示に従うしかない。点滴が入れば患者は嫌がるから自己抜去しないように抑制をしなければならないし、自己抜去すると医師がうるさいし……。とはいえ看護師も忙しいのでSTも経口摂取に向けて医師への働きかけやリハビリ等の協力をしてほしい」
ST「摂食嚥下のケア等、口腔ケアを丸投げされても、ST数にも限りがある。看護師に協力を求めたが、業務過多を理由に良い返事が返ってこない。ただ、医師が栄養管理に点滴等の医療的処置を安易に選択している傾向はあると思う。日頃からかかわりを持っている看護師から医師にちゃんと話をしてほしい」
管理栄養士「皆さん、仲良くしましょうよ。意見と言われても……。この状況で何も発言できるわけがないですよ。私たちは一番発言力が小さいんですし。確かに患者さんが一番気の毒だと思いますけど」
患者のほとんどが高齢者で、栄養サポートチーム(NST)の対象となる患者が多いこの病院では、主として栄養管理において強い影響力を持つのは医師であり、他職種は上記のような思いを抱えていました。実は、この病院は適正ベッドコントロール、入退院支援、そして認知症患者に対する身体拘束率についてそれぞれ課題を抱えており、元をたどるとこの栄養管理も小さくない要因であることがわかりました。
- 適正ベッドコントロール:絶食期間が長く経口摂取が遅くなり、入院期間が長期化
- 入退院支援の課題:医療的処置を退院後も必要とする患者が多く退院調整困難
- 認知症患者に対する身体拘束率:医療的処置を行っている患者に対して抑制しているため他病院に比べて身体拘束率が非常に高い(認知症ケア加算算定患者に対する身体拘束率の全国平均は30%ほどだが、同院は70%に達する(*NDBデータをもとに分析。本稿20年11月号参考)
この状況は病院経営、医療の質の両面で課題であるとして、まずは医師に対し「患者主体の栄養管理を考える」とした勉強会を実施し、院内の栄養に関連するデータ分析と問題点について私からお話しすることになりました。
勉強会では特に発言はなかったものの、勉強会終了後にこっそり質問に訪れる若手医師から「実は私たちも気になっていたんです。NSTの活動も行っていて、ラウンドはするのですけど、それ止まりなんですよ」とのお話がありました。
その後のデータで絶食期間の縮小が確認でき、管理栄養士から「医師から話しかけられることが増えました」との声があがるようになりました。さらに、身体拘束率も大幅ダウンし、認知症ケア加算の算定も増え病院の収入も徐々に好転しています。(『最新医療経営PHASE3』2021年10月号)
株式会社メディフローラ代表取締役
うえむら・ひさこ●東京医科歯科大学にて看護師・保健師免許を取得後、医療現場における人事制度の在り方に疑問を抱き、総合病院での勤務の傍ら慶應義塾大学大学院において花田光世教授のもと、人事組織論を研究。大学院在籍中に組織文化へ働きかける研修を開発。その後、医療系コンサルティング会社にて急性期病院を対象に診療内容を中心とした経営改善に従事しつつ、社内初の組織活性化研修の立ち上げを行う。2010年には心理相談員の免許を取得。2013年フリーランスとなる。大学院時代にはじめて研修を行った時から10年近く経とうとする現在でも、培った組織文化は継続している。

