経営トップが知っておきたい病棟マネジメントと診療報酬
第14回
看護必要度はI? II?
現場起点の判断を求める
新型コロナウイルス禍ではありますが、中央社会保険医療協議会(中医協)より2022年度診療報酬改定に向けた情報が徐々に公開されています。医療機関で働く皆さまにおかれましては、ワクチン接種等々の対応をしながら、来年度の改定に向けた情報収集に奮闘されていることとお察しいたします。今回は6月16日の中医協で公開された2020年度調査速報値第2弾を踏まえ、来る次回改定に向けた看護必要度の価方法のあり方についてお伝えします。
20年度改定で看護必要度IよりIIの重症度割合が上がりやすい結果に
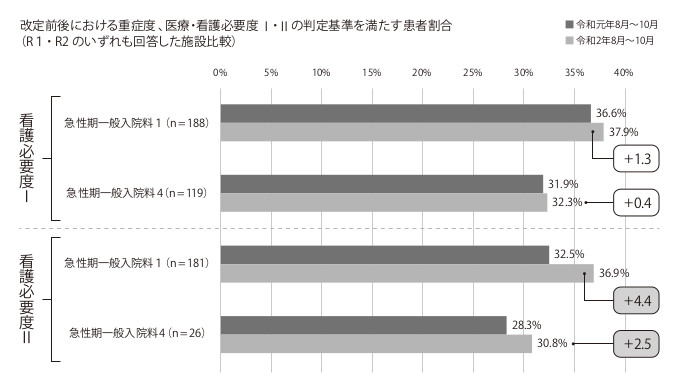
6月16日中医協では診療報酬改定前後の重症度割合の変化について実際の調査結果が示されています(図1)。これによると、看護必要度IIの方がIに比べて重症度割合は上がっています。これは看護必要度IIにA項目「緊急に入院を必要とする状態(Iの名称は『救急搬送後の入院』)」が加わったことが主な要因です。看護必要度IとIIで重症度の基準は同じ(①A2点かつB3点以上、②A3点以上、③C1点以上)ですが、評価項目の評価内容に多少の違いがあります。20年度改定で、看護必要度IIにおけるA項目「緊急に入院を必要とする状態」は「救急医療管理加算」の算定により決まることになりました(それ以前は評価なし)。看護必要度IにおけるA項目「救急搬送後の入院」の評価対象に含まれないウォークインの患者でも救急医療管理加算を算定できますので、看護必要度IIのほうが評価できる対象患者が多くなる可能性が高くなるため、改定前後で重症度割合が上がりやすくなります。報酬改定の方向性を考えれば「思惑通り」の結果と言えるでしょう。
ちなみに、看護必要度IのほうがIIよりも全体的にやや高めに見えます。これはA項目の呼吸ケアとなる体位ドレナージ等、レセプトコードにはないが看護必要度Iでは評価の対象となるケアがあることが主な要因と考えます。ただ、この評価方法による差も20年度改定で小さくなっています。
図1 20年度改定前後の重症度割合
急性期一般入院料1でも移行していない病院が約4割
2018年度診療報酬改定以前の看護必要度は、A項目(モニタリング及び処置等)、B項目(患者の状況等)、C項目(手術等の医学的状況)という3つの項目すべてについて、全入院患者に毎日評価者(主に看護師)が評価・記録を行うことになっていました。そこへ、A項目およびC項目の評価を診療行為(レセプトコード)による評価に変更することで、評価者の負担を軽減する「看護必要度II」が登場したのです。実際、私のお客様である多くの急性期病院では、病棟の看護師から「日々の評価が削減されてとても楽になった!」という声が多く上がりました。昨今の診療報酬改定は医療従事者の働き方改革を重視しており、入院料別の重症度割合の基準(改定時のシミュレーション上、看護必要度IよりIIのほうが基準をクリアしやすい値になった)等を踏まえて看護必要度IIへの政策誘導と見られる制度変化がうかがえます。先述したとおり、20年度改正でも看護必要度IよりIIのほうが重症度割合が上がりやすくなっています。
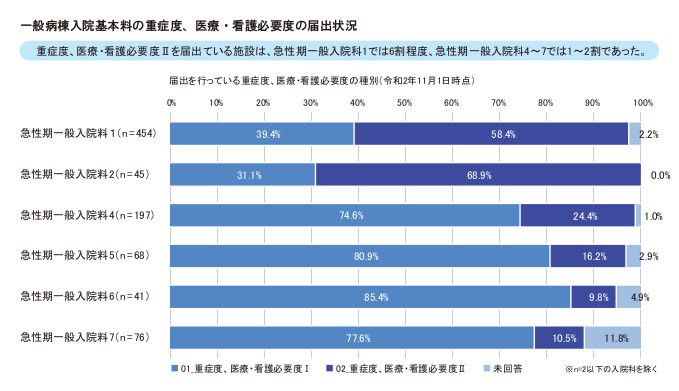
ところが、6月16日に発表された20年度入院医療等の調査結果によると、看護必要度IIの届け出は急性期一般入院料1の医療機関で約6割と、約4割の施設でIIへの移行がなされていないことが示されています(図2)。コロナ禍による影響と見るよりもコロナ以前から看護必要度IIの有用性について語られていたことを考えると、厳しい表現になりますが「なかなが変化できない医療機関の体質を露呈した」と言わざるを得ません。
図2 急性期一般入院科1では看護必要度II届出病院は6割
IIにしない理由はない!現場のメリットを考えた選択を
入退院支援や新しいケアの加算など改定のたびに増えて行く看護業務の負担は、当然のことながら看護師のモチベーションに影響を与えています。医療機関のなかで多くを占め、異なる職種間をつなぐ役割も果たす看護師がより効率的に働ける環境を整えることは、他の職種にとってもプラスの効果をもたらすはずです。昨今の改正で最も根本的な看護業務の負担軽減となる看護必要度IIは、現実的な選択として早急に舵を切ることが組織活性化につながると考えます。
看護必要度IIが登場した18年度改定から全国の医療機関の動きを見ると、看護必要度の選択が早かった病院は経営判断が素早く行動改善に動きやすい組織風土があるように思います(経営コンサルタントに依頼している改善意欲の高い病院ですから、当たり前と言えばそれまでですが)。
経営改善が進む医療機関に共通しているのは、リーダーが現場の声に耳を傾け、現場が働きやすい環境を整えることを重視している点といえます。看護必要度IIのデメリットがあるとすると、リアルタイムで重症度割合を把握することができない点です。入院料をキープするための重症度割合がギリギりである病院は、特に気にするところではないでしょうか。そもそも、重症度割合は自院の診療体制に対する「結果」であり、操作できるものではないはずです。重症度割合が低いからと言って看護師を責めるような文化がある病院の場合、より看護必要度IIへの選択に舵を取りにくい風土になってしまっています。看護必要度のみならず現場メリットを考えた経営判断が行える組織をつくっていただきたいと思います。
まとめ
- 看護必要度Iで評価している病院が、急性期一般入院料1のうち約4割
- 改定により看護必要度IIのほうが重症度割合の上昇が大きかった
- メリットばかりの看護必要度IIに舵を切れない病院の体制に課題あり
コラム 現場で何が起こっているの!?
ここでは今回取り上げたテーマについて実際に現場で起こっている問題を提起します。
ケース:看護必要度に賛成する現場と反対する管理者
地方都市にある300床程の急性期病棟(急性期一般入院料1)と回復期病棟(地域包括ケア病棟入院料2)を持つケアミックス病院のお話です。
「看護必要度IIしか選択肢がなくなるまで、Iで粘ろうかなと思ってね……」と話すのは、この病院の事務長。急性期一般入院料1を算定しているものの、重症度、医療・看護必要度の基準はギリギリになることがあり、手計算でその日の重症度割合がわかる看護必要度Iのほうが勝手がいいと言うのです。事務長からの圧力に辟易する看護部長もまた「看護必要度IIになったらその日の重症度割合がわからないから……」と評価の変更に後ろ向きでした。
一方の現場は、看護必要度IIに早く変えてほしいという声が多く聞かれました。特に地域包括ケア病棟であれば、そもそもB項目の評価は必要がないため看護必要度の評価から完全に解放されることを意味します。他の病院に勤める看護師と「友達ネットワーク」を持っている現場の看護師たちは看護必要度IIに移行した際の仕事のしやすさを聞いており、「なぜIIにしないの!」という不満を抱えていました。
そんな病院に診療情報管理室のリーダーから「院内に看護必要度について正しい知識を植えつけてほしい」とご依頼をいただきました。私が強調したのは以下2点です。
①重症度割合は結果であること
②見直すべきは看護必要度の値ではなく診療体制であること
そのため、「院長先生を含む医師が参加しなければお話ししません」と約束したうえで、訪問しました。
講演会開始5分前。コロナ以前ということもあり、講堂にはたくさんの医療従事者が集まりましたが、案の定、院長先生はじめ医師の姿は見えません。とはいえ、席を蹴って帰るわけにもいきません。
時間になり勉強会はスタート。参加者は熱心に聞いていましたが、最後の最後になり、院長先生が姿を見せました。
院長先生は仰います。「看護必要度は看護師が管理しているので、私が口を出すことではありません」
この言葉を受けて数人の看護管理者が退職を検討しはじめることに。管理者の悩みがさらに深まる結果となってしまいました。(『最新医療経営PHASE3』2021年8月号)
株式会社メディフローラ代表取締役
うえむら・ひさこ●東京医科歯科大学にて看護師・保健師免許を取得後、医療現場における人事制度の在り方に疑問を抱き、総合病院での勤務の傍ら慶應義塾大学大学院において花田光世教授のもと、人事組織論を研究。大学院在籍中に組織文化へ働きかける研修を開発。その後、医療系コンサルティング会社にて急性期病院を対象に診療内容を中心とした経営改善に従事しつつ、社内初の組織活性化研修の立ち上げを行う。2010年には心理相談員の免許を取得。2013年フリーランスとなる。大学院時代にはじめて研修を行った時から10年近く経とうとする現在でも、培った組織文化は継続している。

