News monthly
回復期への転換と病床減に向け
地域医療構想は着実に進んでいる
病床数削減の流れは止まらない
高度急性期・急性期は未だに過剰病床
再編とそれに向けた誘導策など今後の政策の動きを見逃すな
地域医療構想の背景
団塊の世代が75歳以上になる2025年以降、医療や介護の需要が増加すると予測されている。それに対応するための提供体制をリードする目的で「地域医療構想」が16年度から各都道府県で策定された。
ご存じのとおり、需要が増加するからと、病床を増やすことで対応するわけではない。それどころか、病床を減らすことを前提とし、機能を分化させることで増えていく需要を吸収する方針がとられている。医療資源の投入量から、病床機能を高度急性期/急性期/回復期/慢性期の4区分に分けて人口構成から必要な病床数を求め、その必要数に落ち着かせることが求められている。
基本的には医療機関が自主的に“報告”することで、地域として目標数を達成することとなっている。さらに、それを検討していく場が二次医療圏を基本として定められた構想区域ごとの地域医療構想調整会議とされ、各地域の医療機関などの代表者が参加した会議体で協議する仕組みである。
この政策が動き出して7年が経った。ひとまずの期限である25年まで2年となり、現状がどうなっているのか。厚生労働省の地域医療構想及び医師確保計画に関するワーキンググループで議論された。
15年時点の病床機能報告では125.1万床あった病床数が、25年の見込み病床数を見ると120.1万床へと約5万床減少している(図表1参照)。ただし、25年の病床の必要量で掲げているのは119.1万床なので、さらに1万床の削減が求められている。
病床機能別にみると、高度急性期は当初の16.9万床から16.0万床へと減っているが、必要量の13.1万床よりも過剰となっている。急性期も同様の傾向で、当初の59.6万床から53.6万床へと減っているが、必要量の40.1万床よりもだいぶ多い。これらの高度急性期・急性期の病床から、回復期の病床へと機能転換を促す必要がある。
図表1 病床機能報告による病床数の推移
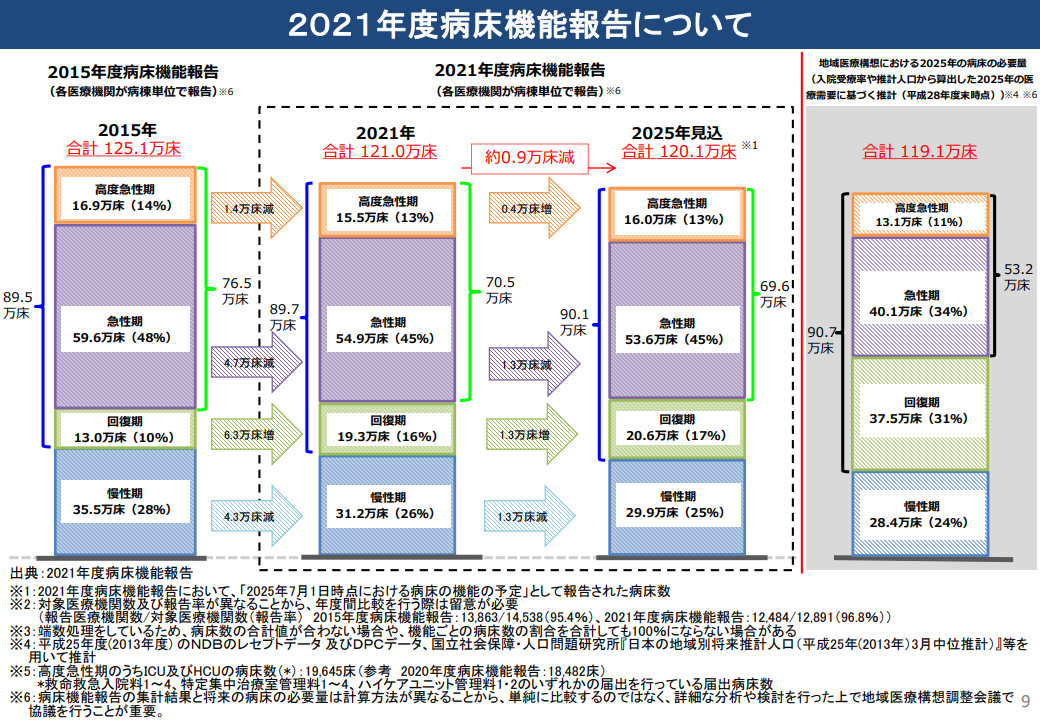
出典:厚生労働省「地域医療後送及び医師確保計画に関するワーキンググループ
病床数の削減を目指す背景として、病床数が多いほうが医療費は高くなることが数字上明らかになっていることがある。図表2のとおり、人口当たりの病床数と年齢構成を補正した入院医療費は強い相関を示しており、供給(病床)が需要(医療費)をつくり出していると考えられている。こうした前提のもと、25年に向けて需要が増加しても病床を減らしながら対応していける、というのが地域医療構想の目指すところである。
図表2 人口当たり病床数と入院医療費の関係
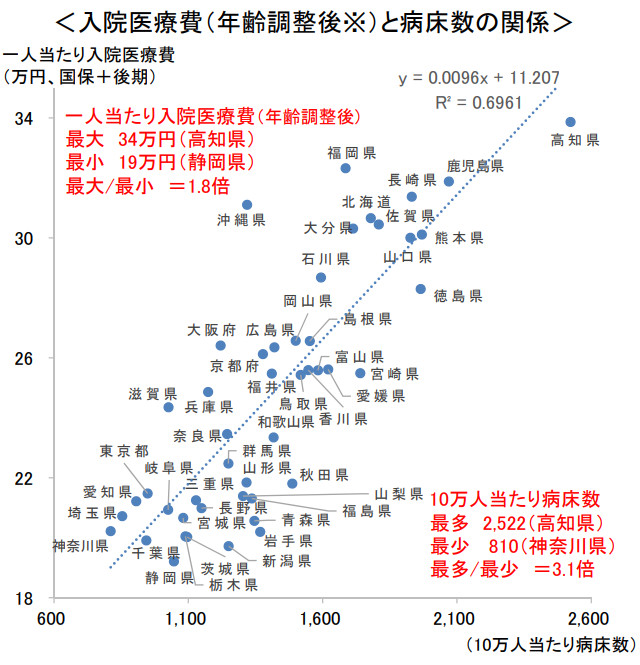
出典:財政制度審議会財政制度等分科会資料(2018年10月30日)
狙いは非稼働病床
さて、ではあと2年で、どうやってさらなる病床数削減を目指していくのか。目をつけられているのが「非稼働病床」である。
病床機能報告で休棟となってい病床数は2万9561床あり、多い都道府県では許可病床数の6%も非稼働となっている(図表3参照)。この2.9万床が廃止されれば、総数の目標である追加1万床削減を上回って達成できる。
この間に医療法も改正し、公的医療機関には都道府県が病床数削減の命令をすることが明記されている。民間医療機関でも要請までは行え、命令に従わなかった場合はその旨を公表することとなる。
現時点で非稼働病床の再開めどが立っていない医療機関にとっては、今後、風当たりが厳しくなるのは必至だ。現状で非稼働の病床、つまり医療費増につながっていない病床を廃止させることが実質的に意味のあることとは思えないが、政策の目標達成にはつながるので仕方ない。
逆に、病床の廃止を決断するのは理事長・院長として厳しい決断なので、休床をしやすくするほうが意味のある誘導策になるかもしれない。向こう10年間の休床宣言で誘導補助金も設け、ひとまず休んでもらうのはどうだろうか。
コロナ禍で医療ニーズが満たせないことにより、病床削減の政策誘導が停滞するかと思いきや、今のところそのような方針の転換は期待できなさそうである。
新型コロナの感染症法上の取り扱いについてもインフルエンザ相当の5類へ分類を見直すことが検討されており、新型コロナウイルスや今後の新たな感染症も既存病床で診ていくことが前提となるのだろう。医療機関に所属する医療経営士としては、大きな政策トレンドをつかみつつ、地域ニーズを考慮した病床再編や集患対策に落とし込んだ経営戦略を立てていきたい。(『月刊医療経営士』2023年2月号)
図表3 都道府県別の非稼働病床数
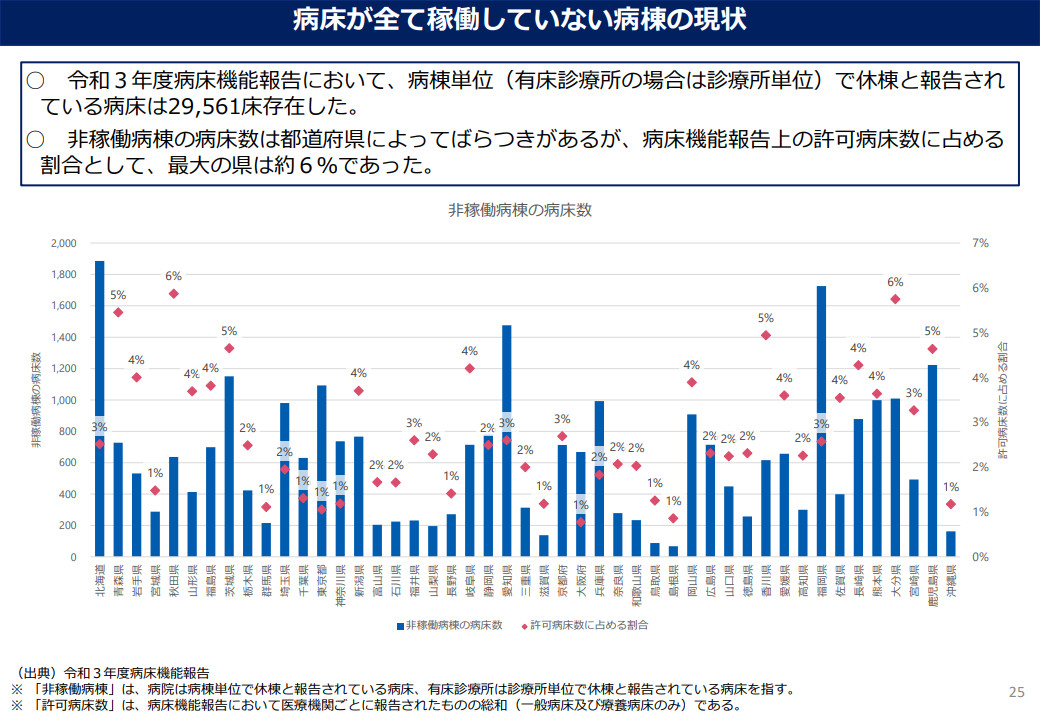
出典:厚生労働省「地域医療構想及び医師確保計画に関するワーキンググループ」
(特定医療法人谷田会 谷田病院 事務部長)

