News monthly
改正医療法成立
柱は医師の働き方改革と感染症対策
今後の医療の流れは示された
改正医療法で経営環境の変化を分析し自院の戦略に落とし込め
医療法の位置づけ
医療機関を経営するうえで重要な法律を2つ挙げよ。
こう問われたら何と答えるだろうか。医師法や保助看法なども重要ではあるものの、やはり筆頭は、医療法と健康保険法だろう。
健康保険法は、診療報酬制度に関わる法律で、改定などの根拠にもなり、経営への影響度は大きい。一方、医療法は医療機関の定義や医療計画、広告規制を規定している。医療法に違反すると業務停止などもあり得るが、どちらかというと、日々の運営の細かい点というよりも、医療政策全体の方向性が示される傾向にある。
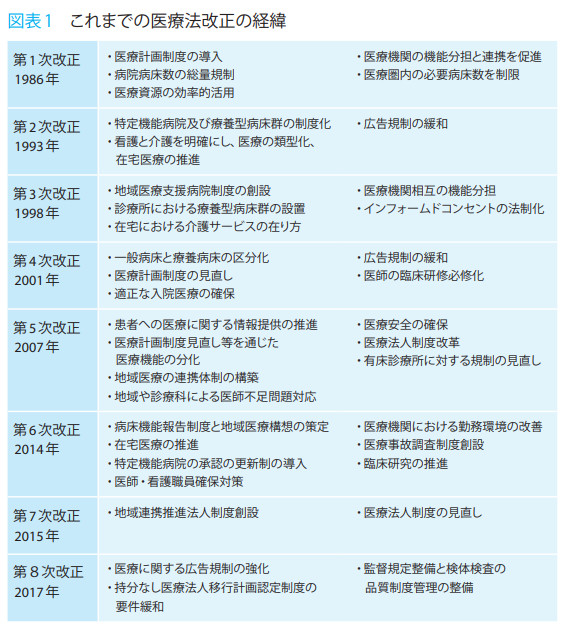
医療法の歴史を紐解くと、医師法とともに1948年に制定された。健康保険法は1922年制定である。これまで何度か改正されており、大きな改正内容は図表1のとおりだ。
近年の改正では、病床機能報告制度や地域医療連携推進法人の創設などが、大きな枠組みの転換となっている。
医師の時間外労働
さて、今回の改正は5月21日に参議院本会議で可決・成立し、図表2のような内容が盛り込まれた。大きいのは医師の働き方改革で、時間外労働に制限がかかる。運用開始は2024年度であるが、医療機関の性質と時間外の量によって水準A・B・Cを決め、水準に応じた審査が22年から始まるため、今年中に方針を定めることが求められる。この制度の根拠が医療法で定められるため、勤務医の時間外労働の適正管理が義務化される。その管理を怠ると医療法違反になりかねない。

多職種へのタスクシフト
医師の長時間労働を規制しつつ、それを支援する手段の一つに多職種へのタスクシフトがある。これについて医療法の改正に併せて、救急救命士や臨床検査技師などの業務範囲の拡大が進められている。足元では、新型コロナのワクチン接種の施行者不足から、薬剤師や救急救命士、歯科医師が打てるようにするなど、必要に迫られて見直しが行われている。改正では救命救急士の活躍の場が、医療機関の救急現場にも拡大されたり、臨床検査技師等が静脈路確保の処置ができるようになったりする。
今後、医師がやってきたからと過去の慣例を堅持するのではなく、ゼロベースで他の職種でできないか、と検討する必要がある。これは、受け手だけの問題ではなく、仕事を任せる医師側の意識改革も必須だ。業務を囲い込むのではなく、教育してできるようにし、権限を移譲する姿勢が求められる。
医療計画に新型感染症対策
医療法では各都道府県が医療計画を策定することとなっている。医療計画に盛り込むべき項目は従前、5疾病・5事業および在宅医療だったが、そこに新型感染症への対策が加わり6事業となる。新型コロナの蔓延を受けた一連の対応を踏まえて、医療計画の内容がより現実的な感染対策となり、社会に実装されることとなる。
戦後数々の感染症を封じ込めることに成功し、感染症病床はごく一部の医療機関が細々と持っており、使用することもまれな日の当たらない分野であった。しかし、コロナ禍で一変。これら病床の定義をしているのも医療法であり、見直しが必要なのは明らかだ。
外来機能報告制度
もう一つ改正された大きな内容として、外来機能報告制度がある。すでに病床機能報告制度で病床機能のあり方については、見直しを行う仕組みが全国で行われている。コロナ禍で病棟再編にブレーキがかかりそうな機運はあったが、新たな骨太の方針でも病床機能の再編が盛り込まれており、大きな方向転換はなさそうである。
併せて、外来機能もどうあるべきか検討されてきた。その結果、外来の機能を①医療資源を重点的に活用する入院の前後の外来、②高額等の医療機器・設備を必要とする外来、③特定の領域に特化した機能を有する外来(紹介患者に対する外来等)に区分し、報告することが求められる。“フリーアクセス”を阻害するのではないかとの意見もあるが、法律に明記されたことにより、外来機能も見直される可能性が考えられる。
医療法の改正は診療報酬改定のようにすぐに結果に現れるものではない。しかし、大きな川の流れのようなもので、その流れに逆行しようと思うと舵取りが難しくなる。大局を理解し、適切なタイミングで組織を導いていくことが医療経営士に求められる。(『月刊医療経営士』2021年7月号)
(特定医療法人谷田会 谷田病院 事務部長)

