News monthly
働き方改革のない病院に明日はない
「医療は特別」の発想からまず抜け出せ
医師の働き方改革に向けてチームによる分業制を確立せよ
「人に任せる」マインドの変更と質を担保できる仕組みをつくれ
医師の働き方改革指定区分の検討を
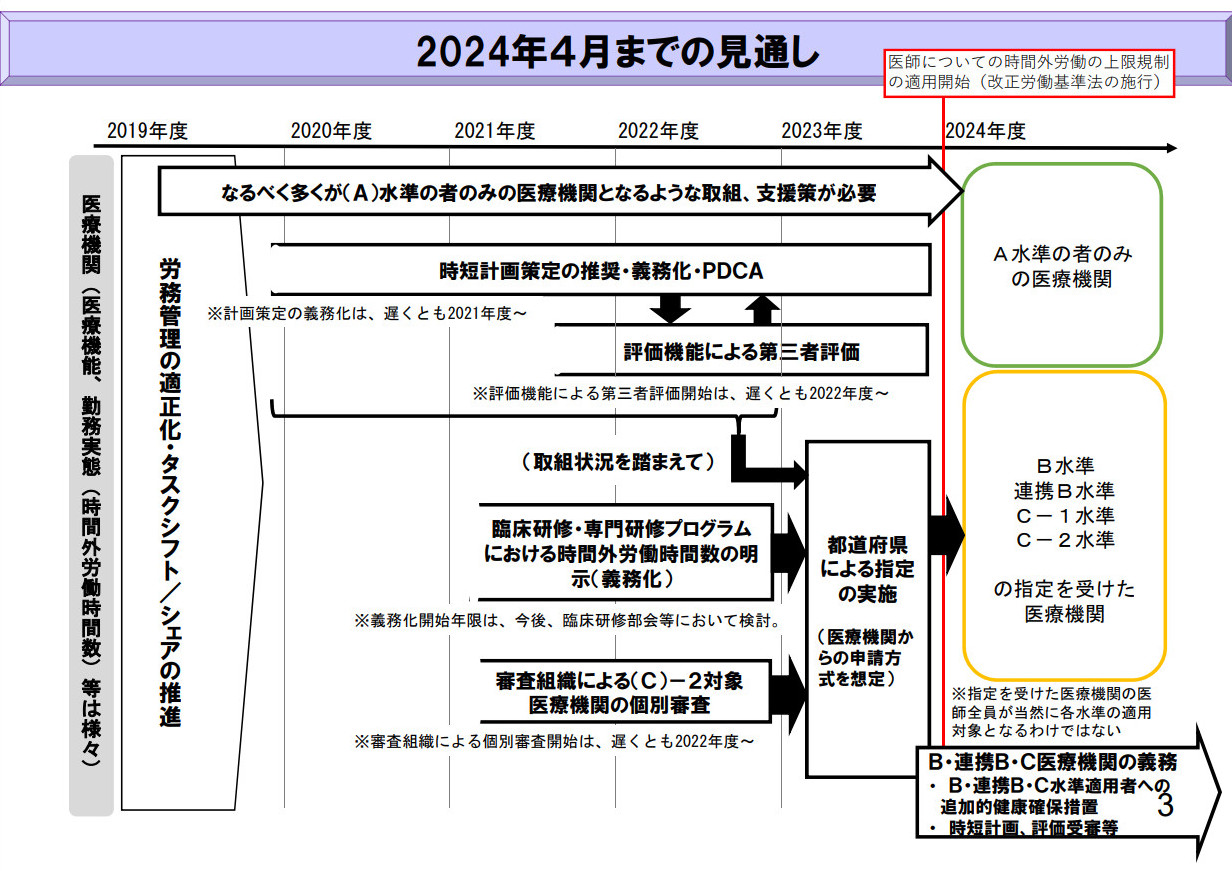
医師の働き方改革の時間外労働の規制は、2024年度からの適用だが、23年度の都道府県による医療機関指定に向けて、22年度には第三者評価や個別審査が始まろうとしている(図1)。
今回の規制についておさらいすると、医師も含めた労働者の時間外労働の上限は年間360時間で、例外として720時間まで上げることができる。大企業は19年度から、中小企業も20年度から本規制が施行されており、医療機関も対象だ。しかし医師についてはあまりにも実態からかけ離れているため、別工程で規制が検討されてきた。
A水準、B水準、連携B水準、C-1水準、C-2水準の5区分で医療機関を分け、時間外労働の上限を規制する。最も上限が低いA水準では年間960時間で、多くの医療機関がこれを目指しているが、一般企業の例外よりも長い時間外の上限が“あるべき姿”となっていることを認識したい。
その他の4区分では、年間1860時間が上限となっている。端的に言うと、B水準や連携B水準は救急医療、医師派遣で地域医療の体制確保をしている医療機関が対象となる。C-1やC-2水準は、臨床研修や専門研修の医療機関が対象となる。このBとC水準は医療機関全体ではなく、診療科ごとに指定される。
指定するのは各都道府県で、評価機能による評価結果を受けて行う。評価機能とは、厚生労働大臣に指定され、有識者による評価委員会等の機能を有する組織だ。その審査は、書面評価と訪問評価があり、22年度中に書面審査が行われ、評価結果が低かった場合は翌年に訪問評価が行われる予定だ。つまり、各医療機関は現状を把握してどの区分で指定を受けるのか、そろそろ決めておかなければならない。
文部科学省が2月にまとめた大学病院への調査(81病院)の結果によると、B水準の申請予定が28病院、連携B水準が36病院、残りの3割はまだ医師の勤務実態の把握が十分でなく未定であった。
調査ではB水準での手挙げしかなかったが、大学病院では医師の養成機能も有するため、C水準も含めた複数指定で対応するのであろう。それらの調整過程で、大学病院等から医師が派遣されている医療機関についても、派遣医師の業務が宿日直になるのかどうかで大きく影響が出る。すべての医療機関で、21年度中にある程度の方向性を決めておくことが求められる。
医療提供の仕方を変えられるか
では実際の現場で制度に対応できるだろうか。医師不足のなか、医師数を倍増させる動きもなく、抜本的な状況の改善は期待できない。多職種へのタスクシフトや、システムによる効率化も言われるが、果たしてどこまで有効か。結局のところ、医師の働き方に対する「考え方を変える」ことが解決策なのかもしれない。
何もかも診る赤ひげや主治医制の世界から、少し距離をおく必要があるだろう。そして多職種のチームで医療を提供する場合、一定の妥協も認める必要がある。
主治医がすべて診るのではなく、カルテ等で事前に次の勤務帯の医師に権限を委ねる場合、主活医の対応とは異なる結果になることもある。しかし、結果も含めて任せ、チームを動かすという視点が求められる。「こんな薬の処方の仕方はおかしい」「処方の変更はするな」「こんな手術の後のフォローはしたくない」など、自分ですべてをコントロールしたい気持ちもわかるが、それでは、昔ながらの体制から抜け出せない。
他業界では、そのあたりをドライにやっている。業務時間外に電話をして人間につながるサービスを提供しているのは病院くらいだ。最近はコンビニでも営業時間を短縮している。営業日が限定されている店もあるし、インターネットでの問い合わせのみというサービスもある。24時間サービスも、シフト制で勤務している。医療機関でも、看護師の世界ではそれが常識となっており、自分の勤務帯が終われば申し送りやカルテでの情報共有により看護ケアが継続されている。やろうと思えばできるはずで、どうすればできるのかを考えるしかない。
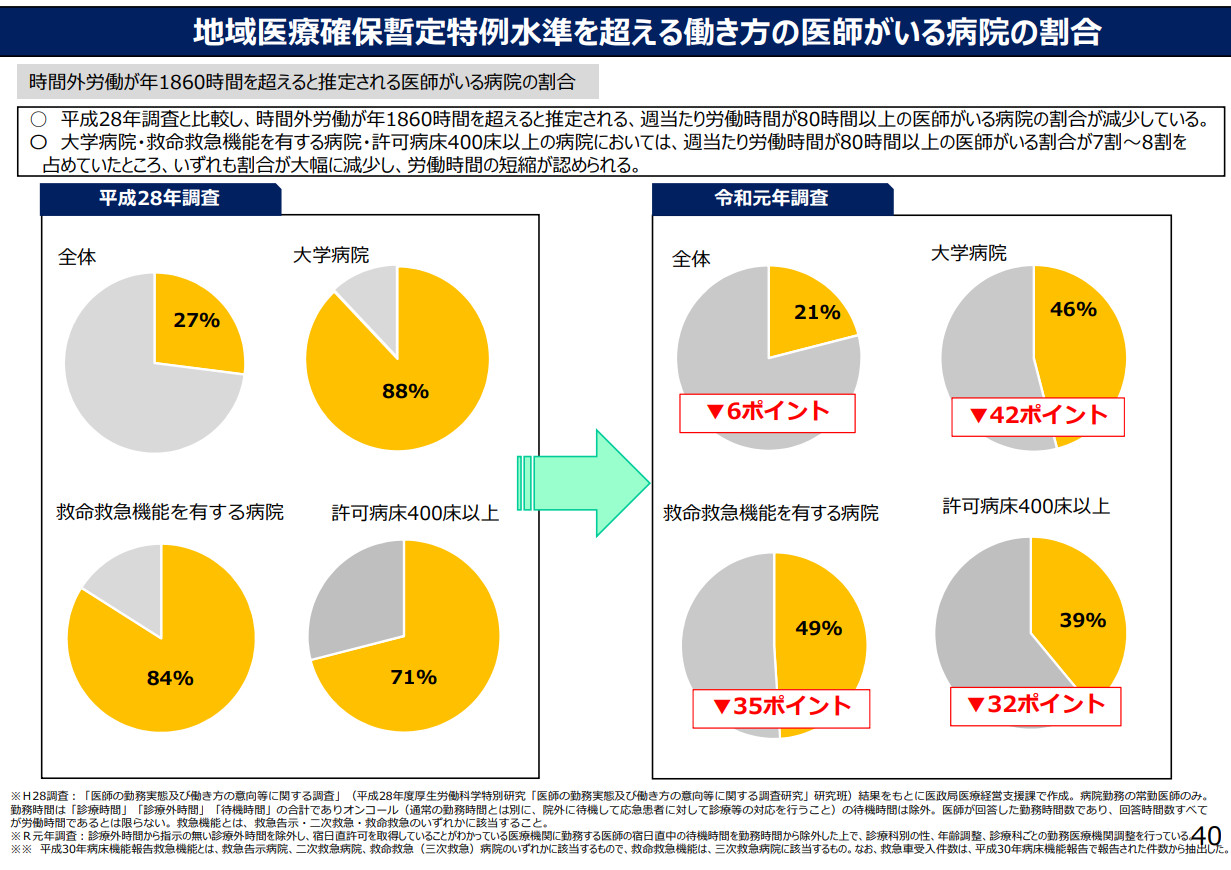
実際に、16年では週当たりの時間外労働が80時間以上の医師が7~8割もいた大学病院を始めとする大病院が、2019年の調査では4~5割に減っている(図2)。
この間に医師数が急増したわけではなく、大きな出来事と言えば、労基署が病院に入るケースが多発し、医療機関も例外が許されない現実が業界内に広がったことであろう。そうした結果、個々の医療機関の改善活動もあり、残業せずに帰るという意識が徐々に浸透した結果と言える。これにより医療の水準が大きく低下した、との話も聞かない。アウトカムにつながる仕事をし、残業せずに帰る、という意識に変えることが一番の解決策かもしれない。(『月刊医療経営士』2021年4月号)
図出典:厚生労働省「医師の働き方改革の推進に関する検討会」資料より
(特定医療法人谷田会 谷田病院 事務部長)