DATAで読み解く今後の方向性 地域医療・介護向上委員会【特別編】
救急医療体制の充実に必要なのは重症者の集約化と軽症者の対応
科学的な医療・経営を実践するためには、その前提となるデータの分析が重要になる。今回はポストコロナを見据えた外来医療提供体制を取り上げる。
医師の働き方改革で
救急医療改革が迫られる
2018年の救急搬送件数は596万人と、政府推計520万人を大きく上回るスピードで増加している。その内訳を見ると、高齢者のほか、乳幼児も増加傾向にある(図1)。重症度別については、軽症・中等症が増加傾向にあり、救急搬送件数の抑制はうまくいっていない(図2)。そこで地域で安心して救急医療を受けられる環境について考える。
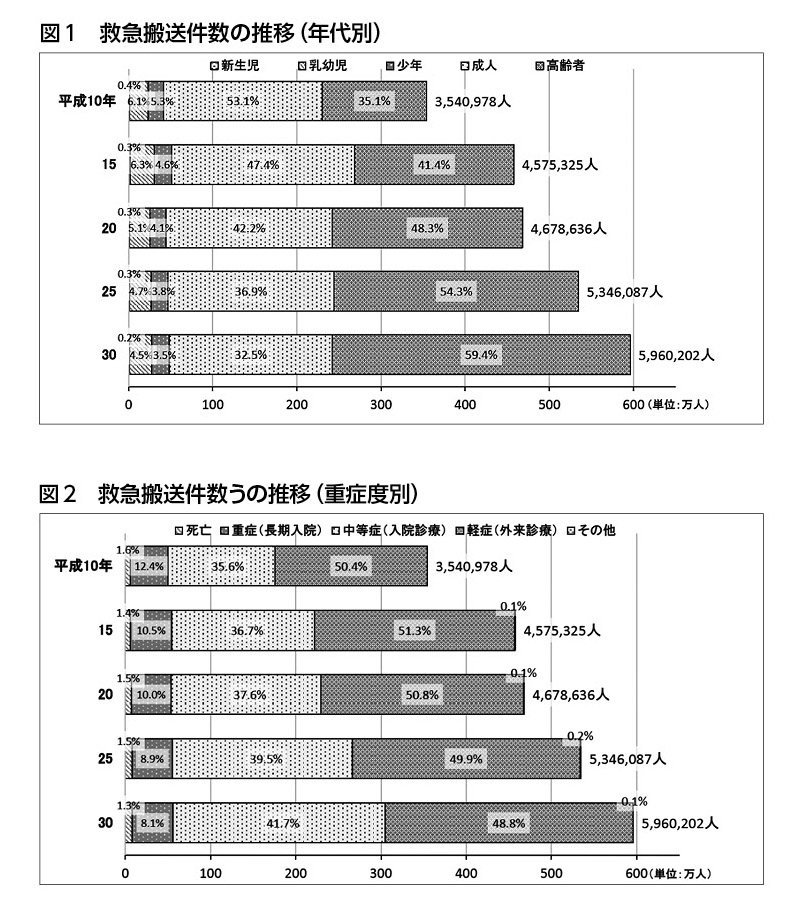
先述の政府推計は、「性年齢階級別の救急搬送件数が将来にわたって変わらない」という前提で、性年齢階級別に将来人口に救急搬送を乗じて足し合わせて算出している。この推計を実数が上回ったということから、単純な高齢者数の増加以外にも、救急車を呼ぶ頻度を増やしているさまざまな要因があると言える。
1つは、独居高齢者や高齢者のみ世帯の割合の増加であろう。家族が付き添って救急外来や一般外来を受診できないために、救急車を呼ぶケースの増加である。これに関しては「救急車をタクシー代わりに使うな」との批判があるものの、経済的な負担以外に、介助者がいないためにタクシーに乗るのも困難というケースもある。
高齢者の救急搬送については国を挙げて推進してきた在宅医療の普及が功を奏して、「減少した」とのデータがある。しかし、高齢者の救急搬送の約8割は「在宅医療を受けていない」とのデータもある。在宅医療の普及は一部に留まっているというのが実情だろう。
救急搬送に関しては受け入れる医療機関側の課題も顕著になってきている。単刀直入に言うと、マンパワーの不足だ。医師の働き方改革によって、宿直許可の運用も含めて、時間外労働時間の規制が厳格化されると、“中途半端な救急病院”は、夜間土日の診療体制を縮小せざるを得なくなる。地域の救急医療を支えるためには今後、在宅医療のさらなる医師の働き方改革にも鑑みて、救急医療の集約化を図ると同時に、軽症対応や医療相談、トリアージ、救急搬送のバックアップなどをワンストップで提供できる仕組みづくりが必要になると考える。もちろん在宅医療のさらなる普及も欠かせない。これらに開業医が貢献できる余地はまだまだある。
課題は軽症通院困難者
そのトリアージや往診が必要
救急搬送時間および119番コールから現地到着までにどのくらいかかっているのか——。都道府県別に言うとワーストワンは東京都で救急搬送時間は50・0分、一方、最も短いのは福岡県の30・7分だ。その差は約20分であり、1・7倍ものひらきがある。
東京都では2009年、地域の救急医療機関が協力連携して救急患者を迅速に受け入れるために、東京ルール ※を導入した。一定の成果を挙げているとの報告が多い一方で、受入先の確保や病歴の聴取に時間がかかっており、特に、入院が不要と思われる軽症の高齢者の搬送が課題になっていると聞く。背景には、先述した独居や老老夫婦世帯における虚弱高齢者の増加、在宅医療の不足がある。
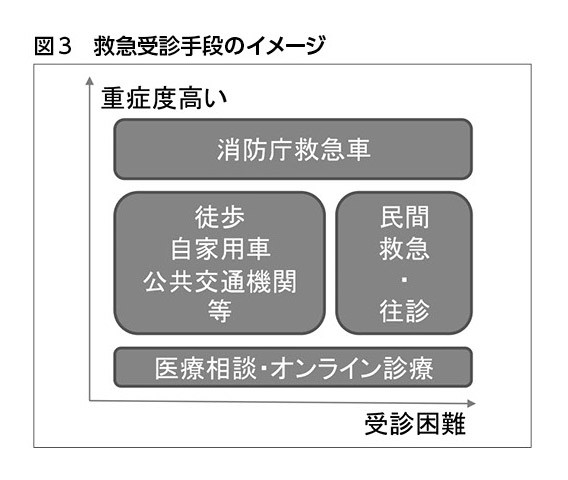
増加する通院困難者の軽症救急に対して、どのような対応があるだろうか。図3は、縦軸を患者の重症度、横軸を通院の難易度として、受診手段を整理したものだ。
重症の場合は従来どおり救急車やドクターカーを利用する。一方、軽症の場合は、電話相談によるトリアージを経て、自家用車などの受診手段があれば、近隣の救急受入医療機関を受診する。もっとも通院困難者については、医師や看護師が訪問する、あるいは民間救急車を使って病院を受診することになる。自己負担の大きさや病院のキャパシティーなどの要素が関連するため、どちらがよいかの判断は難しい。
救急医療の1つの方向性として、最後にフランスの事例を紹介する。フランスでは、SOSメドサンという往診型救急や民間救急車が医療相談やトリアージ、救急搬送支援などのニーズに対応している。SOSメドサンはコールセンター機能を持った非営利組織で、救急医や家庭医と契約して、往診型救急をコーディネートしている。フランス全土で年間600万件の医療相談を受けており、うち250万件の往診を行っている。

所属する医師は計1500人に達しており、フランスにおける救急インフラの1つになっている。フランスにはSAMUと呼ばれるドクターカーを出動するコールセンターがあるが、患者が軽症の場合、SAMUからSOSに紹介されることもあるそうだ。
需要の季節変動に応じて供給量を調整できることは病院のような建物や設備を持たない往診型救急の強みであろう。現在はロンドン、ニューヨーク、ローマなどでも同様の取り組みが行われている。「地域で安心して救急医療を受けられる環境」を整備するために、わが国でもこのような仕組みの導入を検討すべきではなかろうか。
※都内の二次医療圏ごとに1カ所以上の「地域救急医療センター(固定または輪番)」を設置し、東京消防庁に「救急患者受入コーディネーター」を配置。医療機関への受け入れ照会を5回以上行ったか、搬送先選定に20分以上かかると、救急隊が地域救急医療センターに連絡して調整を依頼。地域内で受け入れられなかった場合、コーディネーターが地域間での調整を行う。それでも決まらなかった場合、患者がいる地域の地域救急医療センターが受け入れる。(CLINIC ばんぶう 2020年7月号)
いしかわ・まさとし●2005年、筑波大学医学専門学群、初期臨床研修を経て08年、KPMGヘルスケアジャパンに参画。12年、同社マネージャー。14年4月より国際医療福祉大学准教授、16年4月から18年3月まで厚生労働省勤務

